生活習慣病とは

非常に身近でありながら合併症は怖く、それでいて自覚症状がないため危機感を持ちにくいという、ある意味難しい病気です。だからこそ当院では力を入れている領域でもあります。
これはその名のとおり、普段の生活習慣が原因となって引き起こされる病気の総称で、代表的な3つを下記に紹介します。これら生活習慣病の最も問題となる点をひとつ挙げるとすれば、「自覚症状がない」という点でしょう。これは実は恐ろしいことです。健康診断で指摘されても放置している人もいらっしゃるかと思いますが、放置しないことが将来の健康のために最も重要な第一歩です。また、生活習慣病は他の病気と合わさることが多く、内科として総合的なアプローチが必要となる場合が多いのも特徴です。
当院ではそれぞれのライフスタイルや希望なども含めて判断し、最適な治療を提案することを心がけています。目標は大きな合併症をできるだけ遠ざけること、そして健康な人と変わらない人生を送り続けること。生活習慣病の治療は長きに渡りますから、説明と理解を重視して一緒に治療していくという気持ちで伴走させていただきます。
動脈硬化
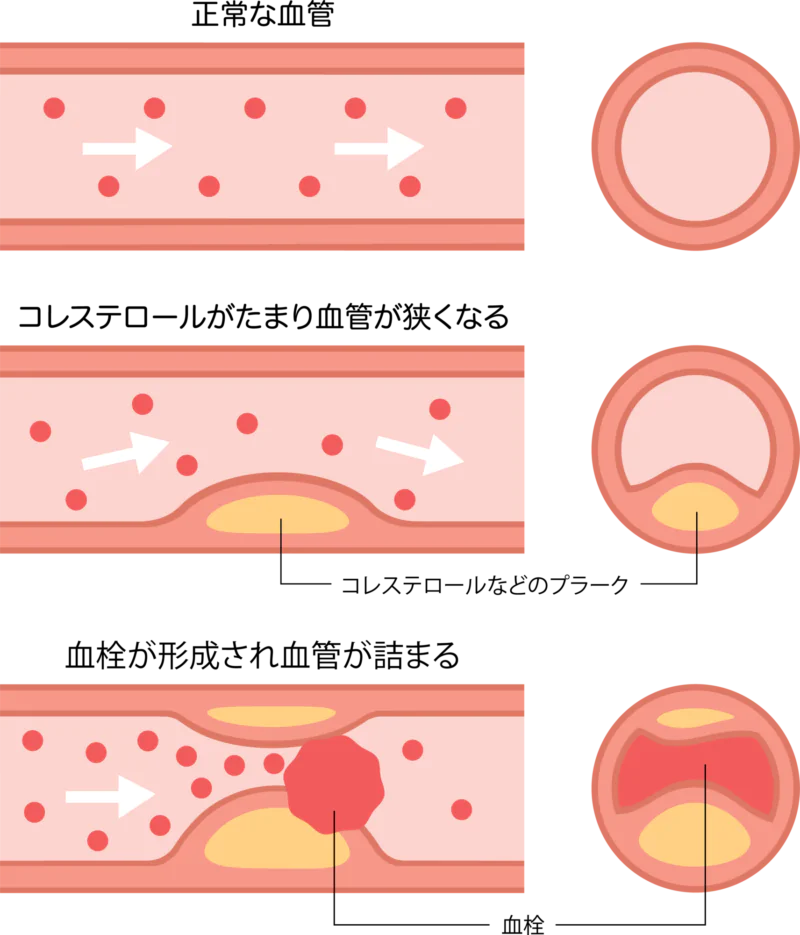 動脈硬化とは、動脈が硬くなる状態を指します。血管は加齢とともに老化し、30歳頃には多くの人に軽度の動脈硬化が見られ、40歳を過ぎるとほとんどの人が動脈硬化の状態になると言われています。
動脈硬化とは、動脈が硬くなる状態を指します。血管は加齢とともに老化し、30歳頃には多くの人に軽度の動脈硬化が見られ、40歳を過ぎるとほとんどの人が動脈硬化の状態になると言われています。
血管の老化が進むと、本来なめらかな血管壁がザラザラした状態に変化し、そこにコレステロールが付着しやすくなります。これにより血管が厚く、硬くなり、柔軟性が失われます。この状態では心臓から各器官へ血液を送り出す際に血管壁に負担がかかります。さらに、血管内で堆積したコレステロールがプラークを形成し、さらに血管を狭め心筋などへの血流を悪化させます。その後、プラークが剥がれて血栓を形成し、血管を詰まらせることもあります。これが狭心症や心筋梗塞、脳梗塞などの疾患を引き起こす可能性があります。
動脈硬化は加齢だけでなく、長年の生活習慣も影響します。生活習慣病(脂質異常症・糖尿病・高血圧)や肥満、喫煙などが動脈硬化の進行を促進します。動脈硬化の症状は人によって異なり、脳の症状(頭痛・耳鳴り・めまい)や循環器系の症状(疲れやすい・動悸がするなど)、足の冷えや痛みなどが現れることもあります。
生活習慣病の治療法や予防法が動脈硬化の対策になります。食事療法では、大豆、緑黄色野菜、植物繊維、ビタミンE、青魚、柑橘類などを積極的に摂取し、脂質やコレステロール、塩分の摂取を控えます。運動療法では、適度な有酸素運動が効果的で、水泳やエアロビクス、ウォーキングなどを毎日30分程度行うことが推奨されます。
高血圧
 高血圧は脳卒中と心疾患の最大のリスク因子です。高血圧は増加しており、日本人の3人に1人が高血圧と言われております。世界的に見ても高血圧は増加している状況にあります。高齢者においてはがんと同程度の生命に関わる病気であるこれらを防ぐためには、十分な血圧コントロールが必要です。
高血圧は脳卒中と心疾患の最大のリスク因子です。高血圧は増加しており、日本人の3人に1人が高血圧と言われております。世界的に見ても高血圧は増加している状況にあります。高齢者においてはがんと同程度の生命に関わる病気であるこれらを防ぐためには、十分な血圧コントロールが必要です。
140/90mmHgを継続して超えると高血圧と判断されますが、120/80mmHgを超えて血圧が高くなるほど合併症および死亡リスクは高くなります。
日本人の9割が本態性高血圧という原因が明確ではない高血圧です。これは遺伝的要因や生活習慣により起こります。また、原発性アルドステロン症という病気や、睡眠時無呼吸症候群などが隠れている高血圧もあります。
高血圧症の場合、然るべき降圧療法を行うことで高血圧の重大な合併症である脳卒中を40%、心筋梗塞を25%、心不全を50%以上、発症を低下させることが示されています。
「自覚症状がないから...」「薬を始めると一生やめられないと聞くし...」という気持ちもわかりますが、だからと言って放置しないでほしい病気の代表格です。
糖尿病
 糖尿病がある方は多くの場合、高血圧も脂質異常症もあります。検診結果が手元にあれば、「空腹時血糖、HbA1c」という項目を見てください。
糖尿病がある方は多くの場合、高血圧も脂質異常症もあります。検診結果が手元にあれば、「空腹時血糖、HbA1c」という項目を見てください。
糖尿病は血液中の糖が多すぎる(減らせない)状態ですが、この糖が毒となり血管が障害を受けます。それによって糖尿病特有の細い血管の合併症(網膜症、腎症、神経障害)を来たしますが、同時に脳梗塞や心筋梗塞などのリスクも上がります。つまりあらゆる血管が主体の病気に繋がっていく非常に怖い状態だということがわかっていただけると思います。
ただし、これもまた他の生活習慣病と同じくこれといった自覚症状がありません。なお糖尿病の有名な症状として「口渇・多飲多尿・体重減少」がありますが、これはそれなりの高血糖持続状態ですので、その場合は速やかに受診が必要と考えてください。
脂質異常症
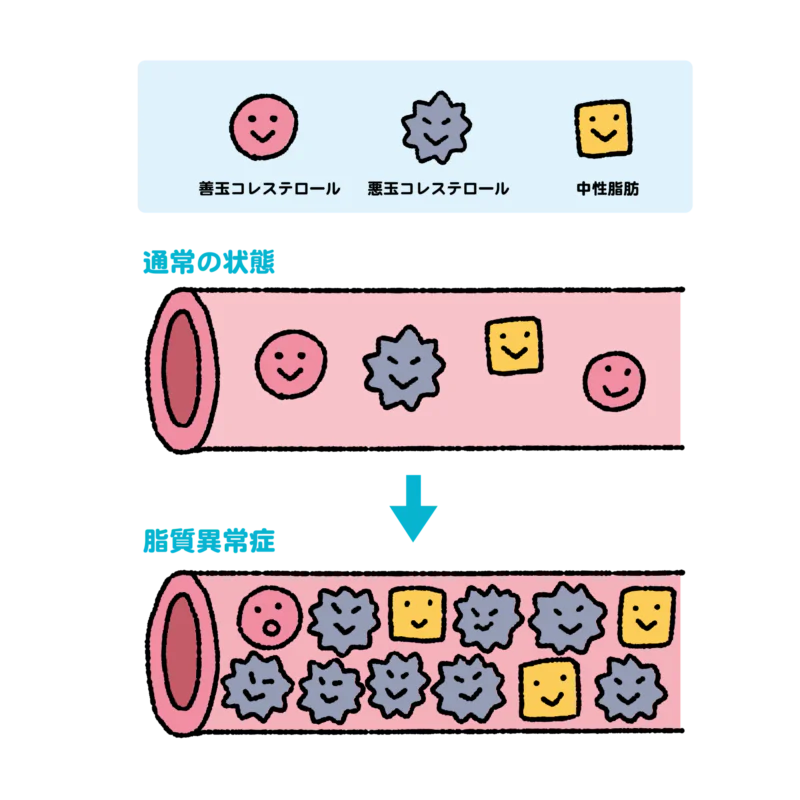 高脂血症や血液ドロドロという表現でピンと来る人の方が多いかもしれません。検診結果では「脂質関連」という項目を見てください。異常指摘をされている人は結構いらっしゃると思います。
高脂血症や血液ドロドロという表現でピンと来る人の方が多いかもしれません。検診結果では「脂質関連」という項目を見てください。異常指摘をされている人は結構いらっしゃると思います。
中性脂肪が高い・悪玉コレステロール(LDL)が高い・善玉コレステロール(HDL)が低いという状態が続くとやがて動脈硬化を引き起こし、狭心症や心筋梗塞などの冠動脈疾患の重要なリスクファクターになってしまいます。血管が硬くなり血液の流れが悪くなり最終的に詰まってしまう、と考えるとわかりやすいかもしれません。遺伝性の場合もありますが多くの場合はやはり生活習慣が原因となります。
治療は動脈硬化性疾患を防ぐことが目的です。高血圧症などと同じく将来のリスクを数値化して、ご自身にはどういった治療が望ましいかを考えていきましょう。
高尿酸血症(痛風)
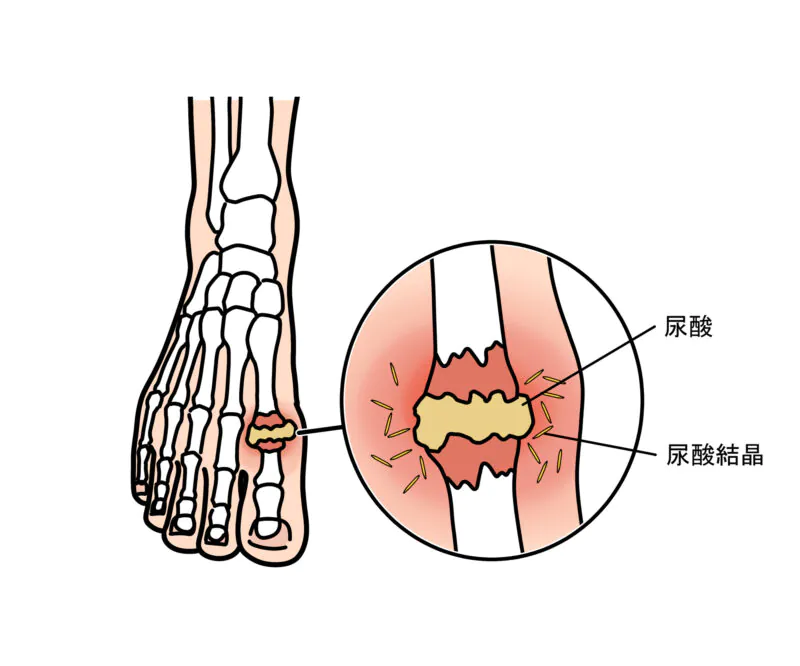 高尿酸血症(痛風)は、血液中の尿酸が過剰になる疾患です。痛風とは、血中の尿酸が過剰になることで、尿酸ナトリウム結晶が関節内に溜まり、炎症を引き起こした状態です。痛風発作が起こると、通常足の親指の付け根に激しい痛みが現れます。さらに、高尿酸血症が長期間続くと、慢性腎臓病のリスクが高まります。
高尿酸血症(痛風)は、血液中の尿酸が過剰になる疾患です。痛風とは、血中の尿酸が過剰になることで、尿酸ナトリウム結晶が関節内に溜まり、炎症を引き起こした状態です。痛風発作が起こると、通常足の親指の付け根に激しい痛みが現れます。さらに、高尿酸血症が長期間続くと、慢性腎臓病のリスクが高まります。
高尿酸血症の原因には、体内でのプリン体の合成・分解の亢進、プリン体が多く含まれる食品の過剰摂取、アルコールや果糖の過剰摂取、遺伝的要因などがあります。そのため、日常生活でのプリン体が多く含まれる食品や飲酒などには十分な注意が必要です。
肥満症

肥満は、体の骨格から考えられる標準の量を超える脂肪が蓄積することを指します。肥満は、いわゆる「太っている状態」を指し、病気(疾患)を意味するものではありません。肥満であるかどうかは、体内の脂肪量によりますが、その指標としてBMIが用いられています。
肥満の判定基準は、WHOが「BMIが30 kg/m2以上」を基準としています。一方、日本では、日本肥満学会が定義した基準が用いられ、「BMIが25 kg/m2以上」を肥満としています。
※BMI(Body Mass Index)は、「体重(kg)÷(身長(m)×身長(m))」で求められます。
肥満が病的な肥満と見なされるかどうかは、肥満を原因とする疾患があるかどうかによります。肥満を伴う疾患を有している肥満を「肥満症」と呼びます。例えば、BMIが45の20歳の人は、同じ年齢の正常体重の人と比較して、13年余命が短いという報告(WHOより)があります。肥満症は合併する疾患によって生命に危険が及ぶため、医学的な治療が必要とされます。肥満が原因で年間40万人が死亡するとされる米国では、肥満が予防できる死因の第2位とされています。
肥満症に合併する疾患と治療
- 糖尿病
- 脂質代謝異常(高脂血症)
- 高血圧
- 高尿酸血症・痛風
- 心臓病(心筋梗塞・狭心症)
- 脂肪肝
- 生理不順・不妊症
- 睡眠時無呼吸症候群
- 胸やけ(逆流性食道炎)
- 胆石症
- うつ病
- 肺塞栓
- 癌(乳癌、大腸癌、子宮癌)
などがあります。
肥満症の治療
治療の基本は食事療法・運動療法・お薬になります。とは言え、好きな食べ物を我慢し嫌いな運動を増やすというのは私たち人間には簡単なことではありません。それもわかった上で、一緒に治療を進めていきましょう。
肥満を改善したい方にはメディカルダイエット(GLP-1)ダイエットのご案内も行っております。